
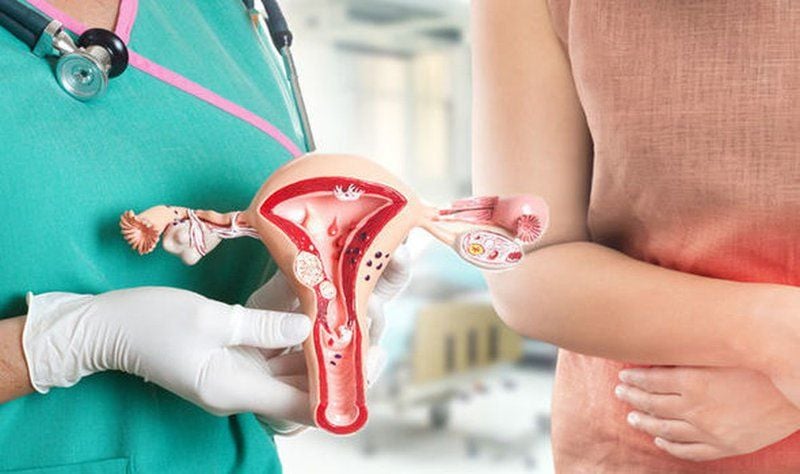
Có 2 việc bạn cần nhớ rõ về ung thư cổ tử cung.
Từ tuổi 21, việc sàng lọc ung thư cổ tử cung được khuyến nghị thực hiện định kỳ, bất kể thời điểm bắt đầu hoạt động tình dục. Đối với phụ nữ từ 21 đến 29 tuổi, xét nghiệm Pap (tế bào học) 3 năm một lần là tiêu chuẩn.
Xét nghiệm HPV thường không được sử dụng trong nhóm tuổi này vì nhiễm HPV thoáng qua rất phổ biến và thường tự khỏi mà không cần can thiệp. Việc xét nghiệm HPV sớm có thể gây hiểu lầm hoặc lo lắng không cần thiết. Từ 30 tuổi trở đi, các lựa chọn sàng lọc mở rộng bao gồm xét nghiệm HPV đơn lẻ, xét nghiệm kết hợp (Pap và HPV) hoặc chỉ xét nghiệm tế bào học, tùy thuộc vào bệnh nhân, bác sĩ và nguồn lực sẵn có.
Mặc dù vắc-xin HPV làm giảm đáng kể nguy cơ ung thư cổ tử cung, nhưng nó không loại bỏ nhu cầu sàng lọc thường xuyên. Vắc-xin hiện tại bảo vệ chống lại các loại HPV nguy cơ cao phổ biến nhất, đặc biệt là HPV 16 và 18, nhưng không phải tất cả các chủng gây ung thư.
Hơn nữa, một số người có thể đã tiếp xúc với HPV trước khi tiêm phòng hoặc có thể chưa hoàn thành đủ liều vắc-xin. Sàng lọc ung thư cổ tử cung vẫn rất cần thiết vì nó phát hiện các thay đổi tiền ung thư và ung thư giai đoạn sớm, bao gồm cả những trường hợp do các loại HPV mà vắc-xin không bao gồm. Việc sàng lọc liên tục đảm bảo rằng mọi người, dù đã tiêm phòng hay chưa, đều được chẩn đoán và điều trị kịp thời. Các hướng dẫn quốc gia khuyến nghị duy trì xét nghiệm Pap và/hoặc HPV thường xuyên bất kể tình trạng tiêm chủng.
Hầu hết các trường hợp nhiễm HPV là tạm thời và được hệ thống miễn dịch loại bỏ tự nhiên trong vòng vài năm. Mặc dù phần lớn những người hoạt động tình dục sẽ mắc HPV tại một thời điểm nào đó, nhưng chỉ một tỷ lệ nhỏ phát triển thành các thay đổi tiền ung thư hoặc ung thư cổ tử cung. Sự tiến triển thành ung thư thường xảy ra trong nhiều năm và chỉ nhiễm trùng dai dẳng với các loại HPV nguy cơ cao mới dẫn đến loạn sản độ cao hoặc ác tính. Chính vì vậy, sàng lọc và tiêm chủng đều rất quan trọng. Sàng lọc phát hiện nhiễm trùng dai dẳng hoặc thay đổi tế bào sớm, trong khi tiêm chủng làm giảm nguy cơ mắc các loại HPV nguy cơ cao ngay từ đầu.
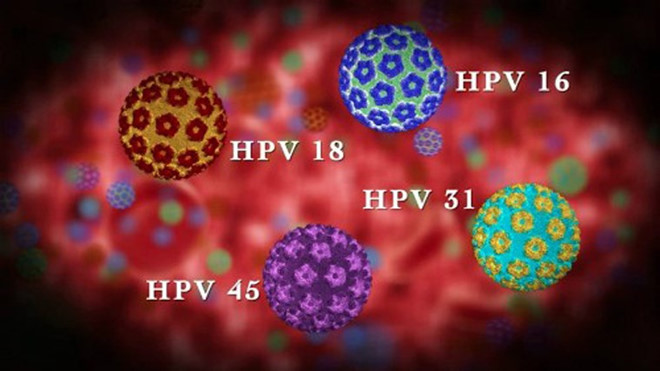
Đối với những người từ 30 đến 65 tuổi, xét nghiệm phân tử các loại HPV nguy cơ cao hiện được Hiệp hội Ung thư Hoa Kỳ ưa chuộng và cũng được khuyến nghị cùng với tế bào học. Xét nghiệm HPV nhạy hơn tế bào học trong việc phát hiện các tổn thương cổ tử cung độ cao, mặc dù nó có độ đặc hiệu thấp hơn một chút.
Xét nghiệm có thể được thực hiện riêng lẻ hoặc kết hợp với tế bào học (xét nghiệm đồng thời), với khoảng thời gian thường từ 3 đến 5 năm. Việc chuyển sang xét nghiệm phân tử phản ánh sự thay đổi trong hiểu biết về quá trình gây ung thư cổ tử cung, trong đó nhiễm HPV dai dẳng là yếu tố chính. Kết hợp xét nghiệm HPV cải thiện khả năng phát hiện sớm và có thể giúp giảm tỷ lệ mắc ung thư cổ tử cung về lâu dài. Tuy nhiên, các chiến lược theo dõi phải được điều chỉnh cẩn thận để giảm dương tính giả và các can thiệp không cần thiết.
Trong trường hợp ung thư cổ tử cung tiến triển tại chỗ, cụ thể là giai đoạn IB3, II, III và IVA, tiêu chuẩn chăm sóc là hóa trị xạ trị đồng thời, không phải phẫu thuật. Phương pháp này kết hợp xạ trị chùm tia ngoài với hóa trị liệu, phổ biến nhất là cisplatin, để tăng cường đáp ứng khối u và giảm tái phát.

Các nghiên cứu đã chỉ ra rằng phẫu thuật ở những giai đoạn này không cải thiện khả năng sống sót và thậm chí có thể làm tăng tỷ lệ mắc bệnh khi kết hợp với xạ trị, trong khi hóa trị xạ trị rất hiệu quả trong điều trị khối u nguyên phát và bệnh tiến triển tại chỗ.
Các bác sĩ lâm sàng ngày càng được kêu gọi cân bằng kết quả ung thư với việc xem xét bảo tồn khả năng sinh sản, sức khỏe tâm lý xã hội và chất lượng cuộc sống, đặc biệt là ở những bệnh nhân trẻ tuổi. Các tiến bộ trong hình ảnh, xạ trị và phẫu thuật xâm lấn tối thiểu đang tinh chỉnh các phương pháp điều trị.
Các nghiên cứu mới nổi nhấn mạnh giá trị của can thiệp sớm và các chiến lược sàng lọc được cải thiện đối với ung thư cổ tử cung để giảm tỷ lệ mắc và tử vong. Những đổi mới như xét nghiệm HPV nguy cơ cao, tự lấy mẫu HPV và các công cụ phân loại phân tử có khả năng tăng khả năng phát hiện sớm, đặc biệt là ở những người có tỷ lệ sàng lọc thấp trong lịch sử.
(Ảnh minh họa: Internet)
(Nguồn: Medscape)