
Nhiều bệnh nhân ung thư có thể tự hỏi: Nếu ung thư được chữa khỏi, liệu nó có tái phát không?
Câu trả lời của một số bác sĩ thường là: điều đó có thể xảy ra, nhưng vẫn luôn có hy vọng. Trong y học, “chữa khỏi” thường đề cập đến việc ung thư không tái phát sau điều trị. Và ” tỷ lệ sống sót sau 5 năm”…”. Chỉ số quan trọng này có thể được xem như tỷ lệ khỏi bệnh trên lâm sàng. Sau 5 năm điều trị an toàn, nguy cơ tái phát giảm đáng kể, và bạn có thể thở phào nhẹ nhõm, nhưng điều đó không có nghĩa là bạn có thể chủ quan. Theo dõi thường xuyên là rất quan trọng.
Ung thư là một đại gia đình với nhiều thành viên khác nhau. Một số loại nhẹ và có tỷ lệ chữa khỏi cao; những loại khác lại cực kỳ hung hãn, dễ tái phát và khó điều trị. Bỏ qua yếu tố quan trọng nhất là giai đoạn bệnh (tất nhiên, phát hiện càng sớm thì tỷ lệ tái phát càng thấp), chỉ xét riêng về loại ung thư, một số loại ung thư thực sự có nguy cơ tái phát cao hơn và tỷ lệ sống sót sau 5 năm thấp hơn tương ứng.Hôm nay chúng ta sẽ điểm qua 5 loại ung thư có nguy cơ tái phát cực cao. Xin lưu ý rằng đây chỉ là tổng quan chung, bao gồm dữ liệu từ các giai đoạn khác nhau. Đối với mỗi bệnh nhân, đặc biệt là những người được chẩn đoán sớm, tình hình có thể khả quan hơn nhiều. Các phương pháp điều trị tích cực theo hướng dẫn mới nhất đang liên tục thay đổi những con số này.
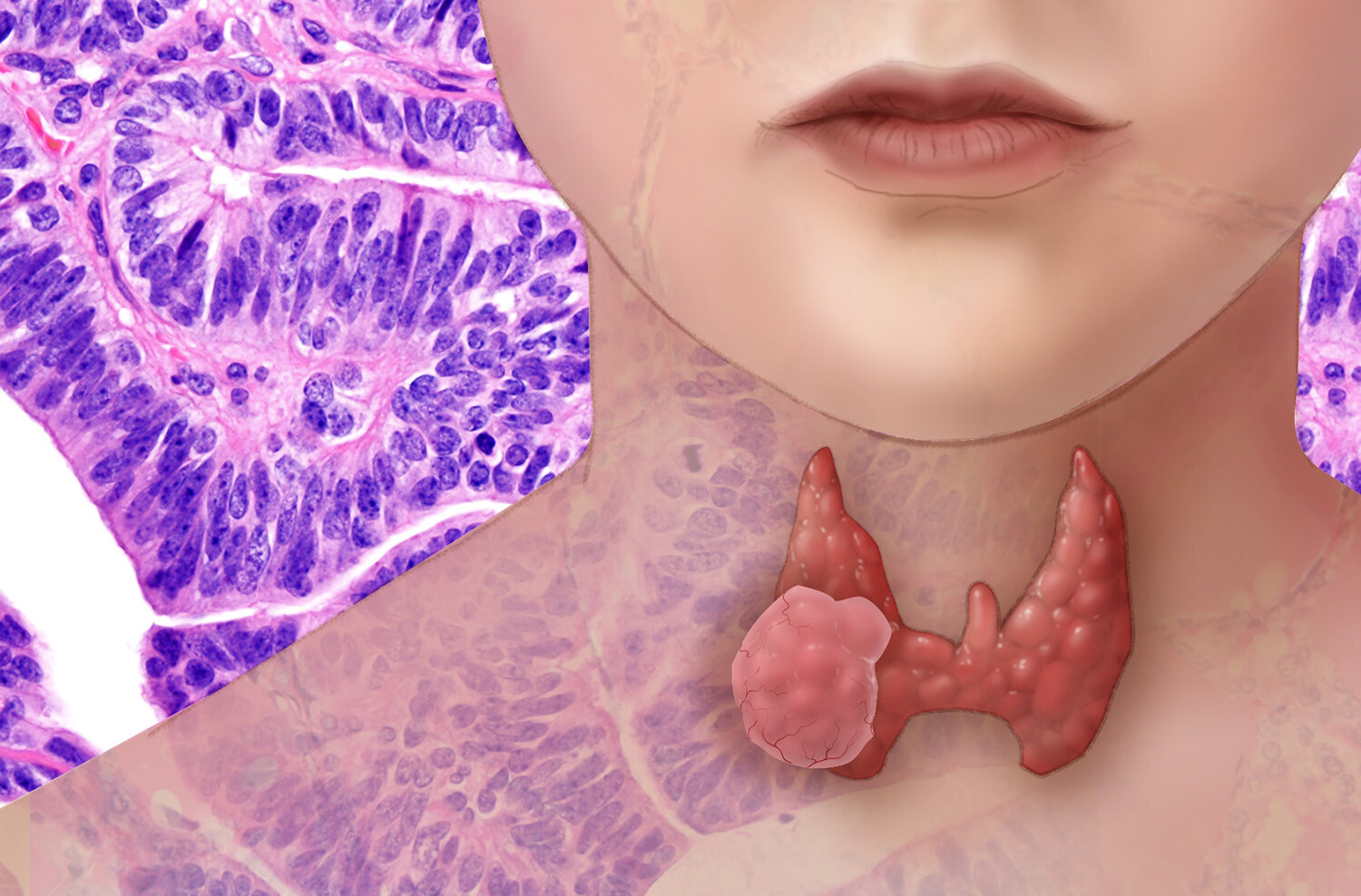
Nhiều người, khi nghe nói về ung thư tuyến giáp, nghĩ rằng đó là một “loại ung thư may mắn” với tiên lượng rất tốt. Điều này đúng, nhưng nó chỉ áp dụng cho phần lớn các trường hợp ung thư tuyến giáp biệt hóa. Mặt khác, ung thư tuyến giáp không biệt hóa là một loại hiếm gặp và cực kỳ nguy hiểm .
Bệnh tiến triển nhanh chóng, và khi được phát hiện thì thường rất khó chữa trị bằng phẫu thuật. Mặc dù tỷ lệ mắc bệnh thấp, nhưng tỷ lệ sống sót sau 5 năm chỉ khoảng 10% (theo dữ liệu SEER mới nhất). Tuy nhiên, tỷ lệ sống sót của bệnh nhân ở giai đoạn sớm (với các tổn thương khu trú) có thể tăng lên khoảng 45%. Điều này một lần nữa nhấn mạnh tầm quan trọng cực kỳ của việc chẩn đoán và điều trị sớm, cũng như sự cần thiết phải phân biệt nó với ung thư tuyến giáp thông thường.
Ung thư phổi tế bào nhỏ chiếm khoảng 15% tổng số các trường hợp ung thư phổi và có đặc điểm là phát triển nhanh và di căn sớm. Nó có một đặc điểm nghịch lý: rất nhạy cảm với phản ứng ban đầu đối với xạ trị và hóa trị, khối u có thể co lại nhanh chóng, nhưng tình trạng kháng thuốc và tái phát thường xảy ra nhanh chóng, dẫn đến tiên lượng tổng thể kém.
Tỷ lệ sống sót 5 năm tổng thể đối với ung thư phổi tế bào nhỏ chỉ khoảng 5% đến 10%. Bệnh nhân ung thư phổi giai đoạn giới hạn có thể có cơ hội sống sót lâu dài được cải thiện đáng kể sau khi được điều trị toàn diện theo tiêu chuẩn, nhưng tỷ lệ sống sót 5 năm thay đổi rất nhiều theo các phương pháp thống kê khác nhau, dao động từ khoảng 14% đến 25%. Mặc dù các phương pháp điều trị cho bệnh nhân đã được cải thiện (chẳng hạn như liệu pháp miễn dịch kết hợp với hóa trị), tiên lượng vẫn còn nghiêm trọng.
Tuân thủ phác đồ điều trị chuẩn và theo dõi sát sao là chìa khóa để kiểm soát nguy cơ tái phát cao.

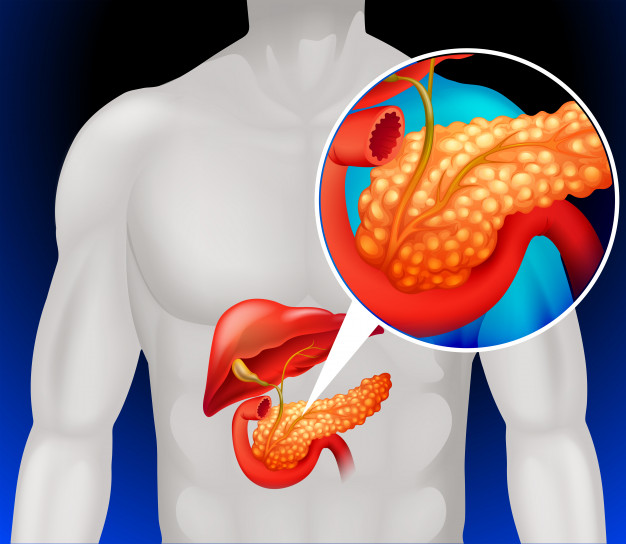
Ung thư tuyến tụy được mệnh danh là “vua của các loại ung thư” vì vị trí nằm sâu bên trong và thực tế là các triệu chứng ban đầu thường khó phát hiện, khiến hầu hết bệnh nhân chỉ được chẩn đoán ở giai đoạn muộn.
Theo dữ liệu SEER mới nhất, tỷ lệ sống sót tương đối 5 năm tổng thể đối với ung thư tuyến tụy là khoảng 13,3%. Tuy nhiên, có những khác biệt đáng kể về tỷ lệ sống sót 5 năm đằng sau con số trung bình này: Ở những bệnh nhân mắc bệnh khu trú, tỷ lệ sống sót 5 năm có thể đạt 43,6%; khi khối u đã xâm lấn các hạch bạch huyết vùng hoặc các mô xung quanh, tỷ lệ sống sót 5 năm giảm xuống còn 16,7%. Một khi di căn xa xảy ra, tỷ lệ sống sót 5 năm chỉ là 3,2%. Đây là lý do tại sao chiến lược điều trị ung thư tuyến tụy luôn nhấn mạnh việc phát hiện sớm và hướng tới phẫu thuật triệt để – chẩn đoán càng sớm, cơ hội sống sót lâu dài càng cao. Do đó, vấn đề cốt lõi là làm thế nào để phát hiện sớm .
Đối với các nhóm có nguy cơ cao (như những người có tiền sử gia đình, viêm tụy mãn tính hoặc đột biến gen cụ thể), việc tầm soát hình ảnh định kỳ là rất quan trọng. Những tiến bộ trong kỹ thuật phẫu thuật và sự phát triển của các liệu pháp tân bổ trợ đang mang lại cho nhiều bệnh nhân hơn cơ hội được chữa khỏi.
U nguyên bào thần kinh đệm (glioblastoma) là loại u não nguyên phát phổ biến nhất và hung hãn nhất ở người lớn. Nó xâm lấn và phát triển trong mô não như rễ cây, rất khó để loại bỏ hoàn toàn và có nguy cơ tái phát cao sau phẫu thuật .
Mặc dù các phương pháp điều trị liên tục được cập nhật (bao gồm phẫu thuật, xạ trị, hóa trị temozolomide và liệu pháp điện trường khối u), tiên lượng vẫn chưa khả quan, với thời gian sống trung bình khoảng 15 đến 18 tháng và tỷ lệ sống sót sau 5 năm khoảng 7%.
Mục tiêu điều trị là tối đa hóa việc cắt bỏ khối u một cách an toàn và kết hợp với chiến lược điều trị toàn diện để trì hoãn sự tái phát càng lâu càng tốt. Y học chính xác cá nhân hóa là hướng nghiên cứu trong tương lai.
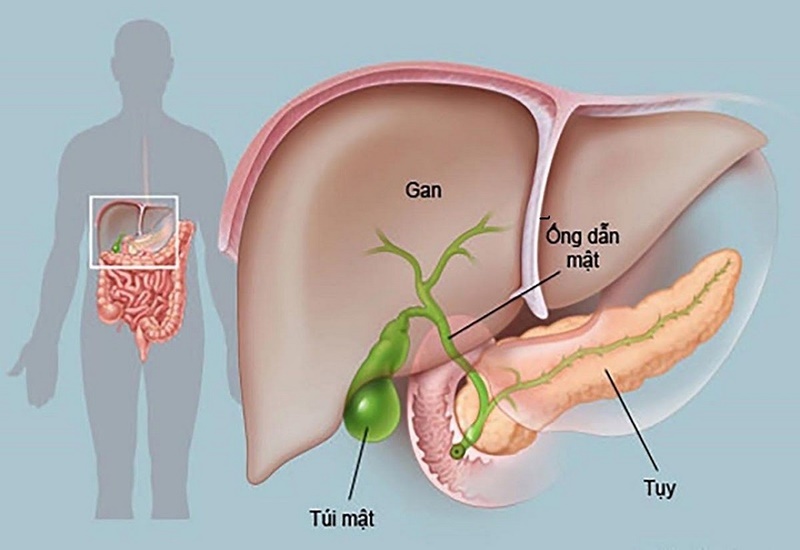
Ung thư đường mật có khởi phát âm thầm, ít hoặc không có triệu chứng sớm, vị trí giải phẫu đặc biệt của nó khiến việc điều trị trở nên khó khăn. Nó có thể được chia thành ung thư đường mật trong gan và ung thư đường mật ngoài gan.
Bất kể loại nào, tiên lượng tổng thể đều không khả quan. Dữ liệu SEER mới nhất được công bố cho thấy tỷ lệ sống sót tương đối 5 năm đối với ung thư đường mật trong gan là khoảng 10%, đối với ung thư đường mật ngoài gan là khoảng 13% . Tuy nhiên, nếu bệnh nhân có thể trải qua phẫu thuật triệt để ở giai đoạn tương đối sớm, đặc biệt là đạt được phẫu thuật cắt bỏ R0 , thì cơ hội sống sót lâu dài có thể được cải thiện đáng kể.
Trong những năm gần đây, liệu pháp nhắm mục tiêu và liệu pháp miễn dịch đã mang lại hy vọng mới cho bệnh nhân mắc bệnh giai đoạn cuối, nhưng nguy cơ tái phát vẫn còn cao , đòi hỏi sự quản lý tỉ mỉ của một nhóm chuyên gia đa ngành.
1. Chẩn đoán theo giai đoạn là chìa khóa: Đối với mỗi loại ung thư nêu trên, tỷ lệ chữa khỏi tăng lên đáng kể nếu được phát hiện sớm. Khám sức khỏe định kỳ và chú ý đến các dấu hiệu bất thường của cơ thể luôn là những biện pháp hiệu quả nhất.
2. Các phương pháp điều trị tiến bộ nhanh chóng: Dữ liệu trên dựa trên thống kê trong quá khứ, nhưng y học đang không ngừng phát triển. Liệu pháp nhắm mục tiêu, liệu pháp miễn dịch và các kỹ thuật xạ trị chính xác hơn liên tục cải thiện tiên lượng của nhiều bệnh nhân, thậm chí tạo ra những kỳ tích về khả năng sống sót lâu dài.
3. Luôn giữ vững hy vọng: Mỗi bệnh nhân là một cá thể riêng biệt. Chẩn đoán chỉ là bước khởi đầu, không phải là kết thúc. Tích cực hợp tác với kế hoạch điều trị do bác sĩ chuyên môn đề ra, duy trì thái độ lạc quan và tuân thủ nghiêm ngặt các cuộc kiểm tra định kỳ là những cách đúng đắn để vượt qua bệnh tật và giảm nguy cơ tái phát.
(Ảnh minh họa: Internet)
(Nguồn: QQ)